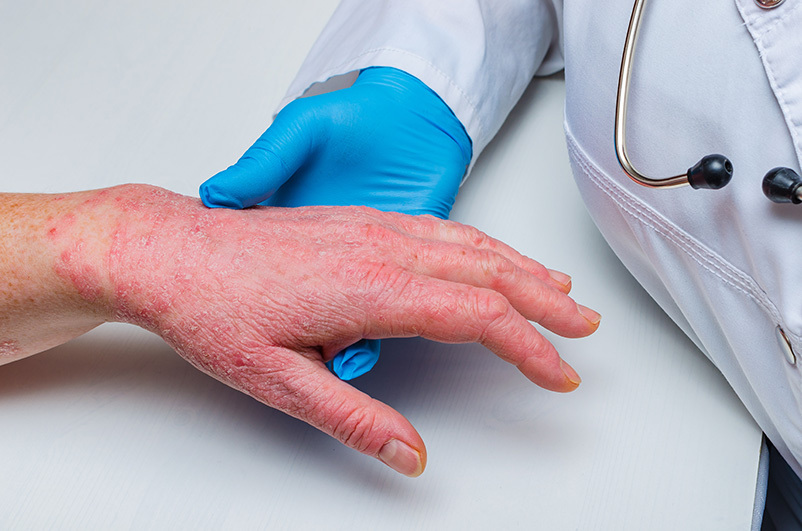
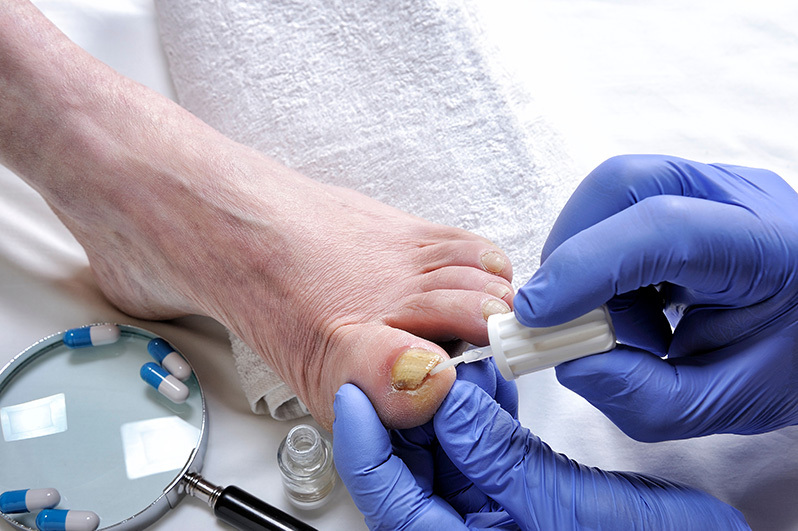
Jsme odborná lékařská společnost ČLS-JEP sdružující specialisty v dermatovenerologii.

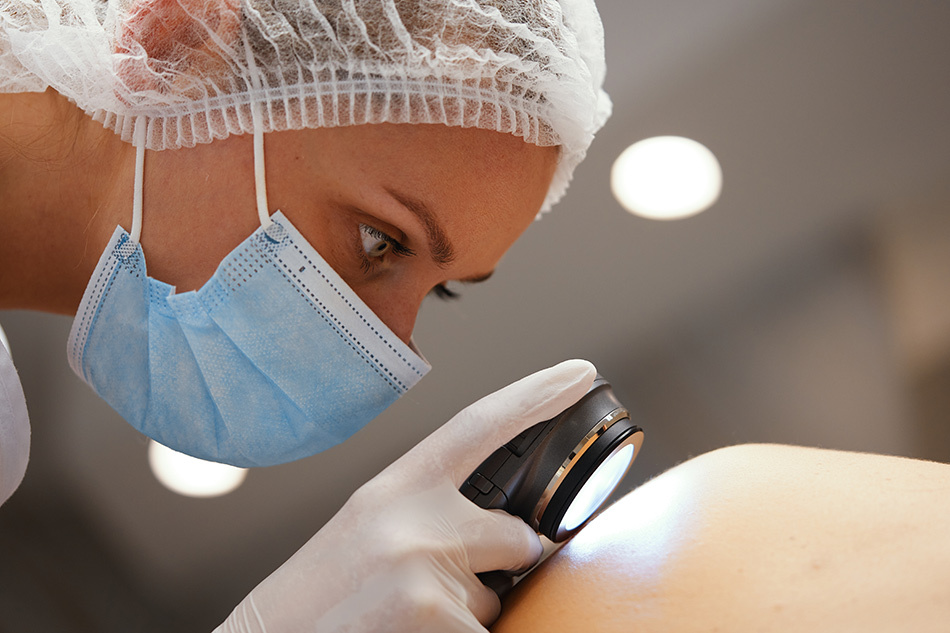
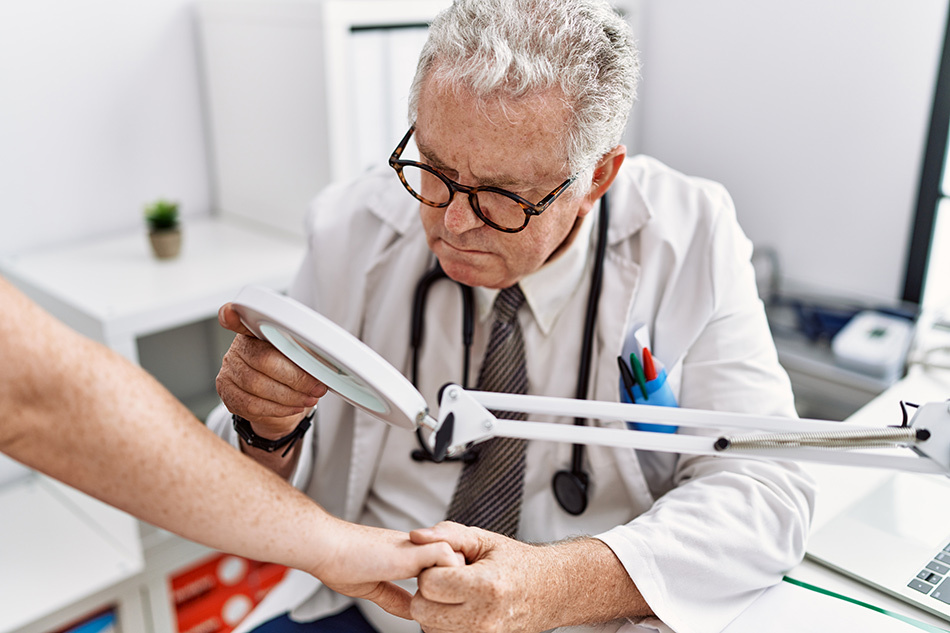
Česká dermatovenerologická společnost (ČDS) je odborná lékařská organizace spadající pod Českou lékařskou společnost Jana Evangelisty Purkyně. Jejím hlavním posláním je podpora a rozvoj dermatovenerologie jako oboru medicíny, který se zabývá diagnostikou, prevencí a léčbou kožních onemocnění a pohlavních chorob. Sdružuje specialisty , kteří se věnují nejen léčbě, ale také vzdělávání nových lékařů a rozvoji vědeckých poznatků v oboru.
Mezi hlavní aktivity patří pořádání odborných školení, vědeckých kongresů a vydávání odborných publikací, které přispívají k neustálému zlepšování dermatovenerologie v České republice i v zahraničí.
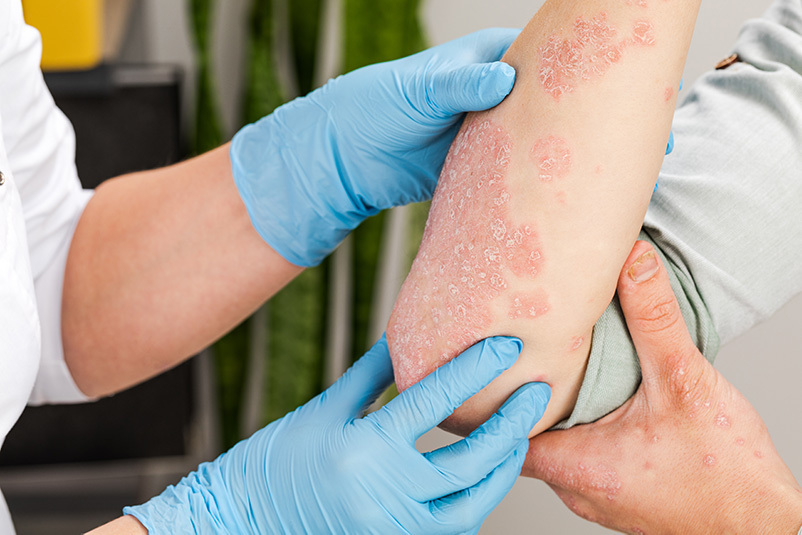
Biologická léčba je moderní druh terapie, který využívá speciálních biologicky vyrobených látek k cílenému ovlivnění procesů v těle, a tak pomáhá účinně kontrolovat kožní a pohlavní onemocnění.
Česká dermatovenerologická společnost (ČDS) je odborná lékařská organizace spadající pod Českou lékařskou společnost Jana Evangelisty Purkyně. Sdružujeme specialisty na péči o pokožku a pohlavní orgány, kteří se věnují nejen léčbě, ale také vzdělávání nových lékařů a rozvoji vědeckých poznatků v oboru.
Mezi naše hlavní aktivity patří pořádání odborných školení, vědeckých kongresů a vydávání odborných publikací, které přispívají k neustálému zlepšování dermatovenerologie v České republice i v zahraničí.
Ve výstavbě.
Kalendář odborných akcí České dermatovenerologické společnosti.